No.2 「奈良宣言2023」発出の背景と、早期発見への期待PR
提供 大塚製薬株式会社
「奈良宣言2023」はなぜ「ALT>30で受診」をうたったのか
「奈良宣言2023」[1]について教えてください。
吉治「奈良宣言2023」は2023年6月、奈良市内で開催した第59回日本肝臓学会総会で発表しました。健康診断の血液検査で肝機能の指標として広く測定されているALTの値に注目し、「Stop CLD ALT over 30U/L」、すなわち慢性肝臓病撲滅のため「ALT>30でかかりつけ医の受診を」と呼びかけたものです。明確な数値で受診の目安を示すのは今回が初めてとなります。

「奈良宣言2023」を出されたのはなぜですか?
吉治心臓なら脈の乱れや動悸、肺なら咳や息苦しさといった症状で異変に気づきやすいのですが、肝臓は障害があっても自覚症状が出にくいため、よく「沈黙の臓器」と言われます。肝硬変もかなり病状が進行しないと症状が現れず、気付かないうちに病状が悪化しているケースがよくあります。
肝臓は成人で1kg以上の重さがあり、人間の体内で最も大きい臓器です。さらに再生能力が非常に高く、例えば3分の2を切除しても1〜2週間後にはほぼ正常の大きさに戻ります。
その再生能力の高さゆえ症状が出にくいのですが、病状が数十年かけて進行し、気づいた時には手遅れになっている、というのは非常に怖いものです。やはり早期の段階で患者さんを見落とさないで拾い上げる、というのが重要になるかと思います。
肝炎ウイルスの検査についても、受けるべき国民の半数は未検査のままです。
さらに最近は非ウイルス性の、アルコール性肝障害や脂肪肝が非常に増えています。コロナ禍においては飲酒量や肥満の増加も見られましたので、5類に移行後、患者さんがかかりつけ医を受診する機会が増えるのではないかと考え、肝臓学会としてこのような宣言を出したということになります。
指標となる数値を「ALT>30」のみに絞ったのはなぜですか?
吉治健康診断や人間ドックを受けると多くの検査数値が示されます。肝機能についてはALTのほかにも、ASTやγ-GTPといった数値があり、飲酒量が増えるとγ-GTPの値が高くなりますし、ASTも肝障害があると高値を示します。
しかしγ-GTPは飲酒だけではなく、服薬中や脂肪肝の進行、閉塞性黄疸や胆石がある場合などでも数値が上がります。またASTは心臓や筋肉にも含まれているため、高値を示しても問題のある臓器が肝臓だという特定には至りません。
対してALTは、ほぼ肝細胞に特異的に存在する酵素ですから、血液検査で高値を示せば肝障害が起きている可能性が高いと言えます。その意味で、肝障害の可能性を一番拾い上げやすい指標と考え、ALTに絞って宣言を出しました。
肝臓はダメージを受けてもある程度は自己再生できるのですが、再生が追いつかなくなると段々、線維に置き換わり、進行すると肝硬変になります。
そのため線維化の進展度を示す「FIB-4」という数値も重要な指標で、「奈良宣言」を出すにあたり、FIB-4についても言及した方が良いかどうか、さまざまなシミュレーションをして検討しました。結果、最初の拾い上げとしてはALTだけで良いだろう、ということになりました。市民に対しては、できるだけシンプルにメッセージを出すのが非常に重要である、という点を考慮しました。
ALT>30に該当する方はどの程度、いると考えられていますか?
吉治日本人間ドック学会のデータによると、検査を受けた人のうち、男性では約3割がALT>30でした[2]。一方、長野県のある地域で、10年にわたって経年調査した結果では、人口の約15%がALT>30以上でした。人間ドックを受けた人で、ALT>30の人の割合は非常に多いと感じます。
かかりつけ医向けにフローチャートも作成
「ALT>30」を目安に受診した患者さんがいた場合、かかりつけ医はどのように対応すれば良いのでしょうか。
吉治ALT>30を超えたことをきっかけに、かかりつけ医を受診した人が、そこで原因が検索され、機会を逸することなく消化器内科の専門医へ紹介されれば、肝疾患の早期発見・早期治療につながります。
適切な治療につなげてもらうため、ALT>30を超えた患者さんが受診された場合のフローチャートを、非専門医の先生向けに作成しました。このフローチャートに添って、肝炎ウイルスや脂肪肝、アルコールなど原因を探り、消化器専門医へつないでいただきたいと思います(図1)。
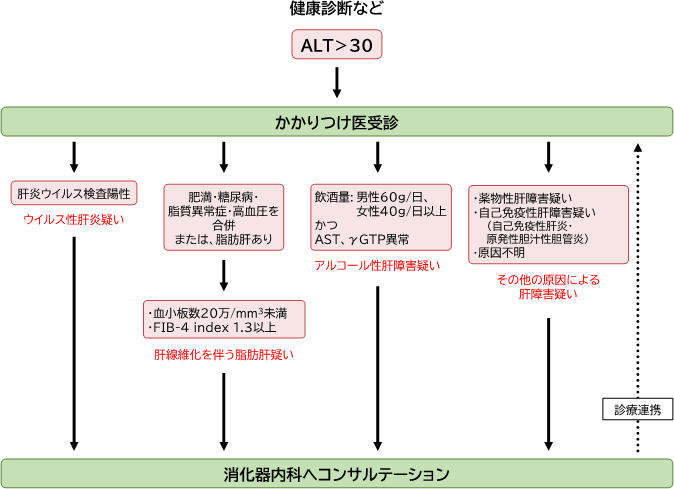
図1 「奈良宣言2023」フローチャート[1]
アルコール性肝疾患の疑いを持つ目安としては、飲酒量を「男性60g/1日、女性40g/1日」以上、さらにASTやγ-GTPの値も高い場合、としています。
このような患者さんに対しては、かかりつけ医の先生が日本肝臓学会のe-ラーニング[3]を受講され、生活指導や減酒治療ができれば一番良いと思います。それが難しい場合は、消化器内科の専門医へ紹介ください。
また、消化器専門医に紹介して終わりではなく、引き続き、かかりつけ医と専門医との診療連携が大事である点をフローチャートにも示しました。
特にアルコール性肝障害や脂肪肝の患者さんは、現在、当てはまらない症例でも、将来的に病状が進行する可能性があり、定期的な保健指導が必要です。あくまで専門医はサポートする立場であり、診療の中心はかかりつけ医の先生である、という点は強調させていただきたいです。
一方、肝硬変が進行している患者さんの場合、ALTの数値が高く出てこないケースもあります。ALT>30は早期の段階で拾い上げる数値であり、病状が進行している患者さんには参考にならないということも頭に入れておいていただけると良いかと思います。
参考文献
[1]日本肝臓学会「奈良宣言特設サイト」https://www.jsh.or.jp/medical/nara_sengen/(2024年 1月現在)
[2]日本人間ドック学会「公益社団法人日本人間ドック学会の2014年度の集積データ解析(その1)140万人の基本検査項目データについて」表29 https://www.ningen-dock.jp/other/release(2023年 9月現在)
[3]日本アルコール・アディクション医学会、日本肝臓学会「アルコール依存症の診断と治療に関するeラーニング研修」https://gakken-meds.jp/alc/(2023年 9月現在)
企画・制作:保健指導リソースガイド
提供:大塚製薬株式会社
SL2604007(2026年4月改訂)
本サイトに掲載されている記事・写真・図表の無断転載を禁じます。



