No.1-1 データヘルス計画で「健康づくり」が変わった
医療保険者の保健事業
健康づくり活動は、地域保健では老人保健事業(自治体)・国民健康保険(保険者)を中心に、職域では労働安全衛生法(使用者)・医療保険法(保険者)を基礎に取り組まれてきました。これらの制度は、がん・循環器疾患の早期発見や早期治療という観点からは一定の効果を上げてきましたが、事業の中心が健康診断に偏っており、有所見者に対する保健指導などの支援は不十分な状況にとどまっていました。
健康診断で高血圧などの所見を有する人が発見されても、人的資源の不足などから積極的な合併症予防が十分ではないため、結果的に治療を必要とする段階まで放置されている例が多く見られたのです。
「措置から保険への流れ」が健康づくりに波及してきた
2008年度から、保険者が行う特定健診・特定保健指導が制度化されたことで、保健サービス実施者と受益者の関係が1対1に整理され、保険者機能を活用すれば、健診受診漏れにとどまらず健診有所見者の医療機関への未受診、治療中断が把握可能できる体制が整備されました。それと同時に、生活習慣病などで受診中の被保険者のコントロール状態も把握できるようになりました。健診受診者は所見に応じて何らかの保健指導を受けることになり、保健指導が健康診断の補助的な役割から主要な役割を果たすことになったのです。
歴史的な視点から見ると、介護や福祉などで起こった「措置から保険への流れ」が健康づくりに波及してきたと見ることができます。
 従来の保健事業は行政が行う措置・恩恵として提供され、受益者は費用や権利義務関係を意識することなく保健サービスの提供を受けてきました。
「実施者側は受益者が増えるほど負担が増えて、未受診者を減らそうとする動機を実施者側に与えるには不十分であり、一方、受診者にとっても受診しようとする動機付けには乏しいものであったといえます。
従来の保健事業は行政が行う措置・恩恵として提供され、受益者は費用や権利義務関係を意識することなく保健サービスの提供を受けてきました。
「実施者側は受益者が増えるほど負担が増えて、未受診者を減らそうとする動機を実施者側に与えるには不十分であり、一方、受診者にとっても受診しようとする動機付けには乏しいものであったといえます。
この改正では、健康づくりを介護保険制度と同様に医療保険制度の枠組みで行うこととなりました。すなわち、保険者は医療費の適正化のために受診率・保健指導の実施率の向上が義務づけられたのです。
医療保険者の保健事業の特徴
医療保険者の最も重要な責務は医療の適切な給付です。重症であるほど医療費の給付が増えることを考えると、対象者を健康な人に限定した保健事業には限界があります。
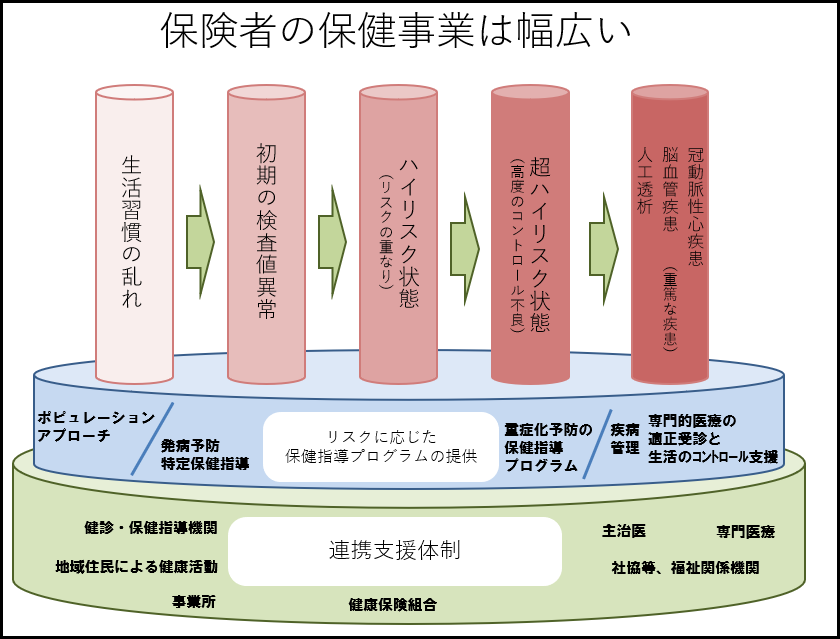
治療が必要な人への支援は第一義に医療機関が担いますが、医療保険者として支援する仕組みも重要となります。
治療が必要な人への受療支援を行うとともに、治療を受けているものの検査所見の改善が十分見られない人や、慢性心不全の予備群などに生活習慣改善を促すことの重要性は高いのです。
したがって、医療保険者に求められる保健事業は健康増進から重症疾患の再発予防まで幅広いものとなります。これらの健康課題で効果を上げるには、複数年度にわたり計画的な取り組みが必要です。
計画初年度に何を行うか、どう展開させるかなど総合的な年次計画を作成した上で、着実に実施することが求められています。データヘルス計画は医療保険者に計画的な保健事業の実施を義務づけているのです。
【参考】 生活習慣病予防研究センター
本サイトに掲載されている記事・写真・図表の無断転載を禁じます。


