No.2-1 受診率向上は保険者共通の課題
受診率は保健事業の重要な指標
特定健診制度では対象者が市区町村国保の加入者と定義されて、未受診者の特定が可能となりました。「保険者努力支援制度」などで受診率が比較される時代が到来し、医療保険担当者 にとって受診率を高めることは最大の懸案となってきたのです。
さらに、治療中であっても特定健診の対象となることが明記され、医療機関任せであった治療中の人の健康状況や治療のコントロール状況を把握することが可能となりました。
治療による効果が不十分な加入者に対して、医療保険者が保健事業を実施することにより高額医療の発生を防止するという考え方が浸透しはじめています。
健康診断の対象が、「医療機関で治療していない人」から「医療機関で治療中の人を含むすべての加入者」へと変わったことで、受診勧奨の考え方も大きく変わる必要があります。今まで手の届かなかった加入者に健診を受診してもらうためにはどのような働きかけが有効であるかを考え行動することが課題となってきたのです。

また一方、医療機関と健診のどちらも受診しない層にどのように働きかけるかなどの様々な課題も明らかになってきました。
受診率の伸びを見ると、組合保険と比較して国保の伸び率が低いことが指摘されています。国保の重要な課題は、受診勧奨のための情報を入手する仕組みを整備することであり、加入の際の情報収集が重要です。一方で組合保険では資格検認が課題 であり、資格検認を活用した事業の展開が求められています。
組合保険者の受診率向上策(被扶養者)
被扶養者の受診率は、健康保険組合の取り組み姿勢により大きく異なります。受診率の高い保険者では、被扶養者の健診受診は当然だという雰囲気が作られているため、受診しない人へのプレッシャーは大きくなります。
受診率を高めるためには特定健診を受けやすい環境、受診しないと落ち着かない環境を整備して、健診受診が当然であると思える状況に変えていく必要があります。
その最も基本的な戦略は、被扶養者の資格検認との連携です。被扶養者の資格を確認するに当たり、健診の受診状況や受けない理由を調査することで、打つべき対策が明らかになります。
さらには積極的に健診の受診勧奨を行うための下地を作る方法として、健康保険組合が行う保健事業に協力することを明示して、健診受診を約束するための署名をさせるなどの方法も考えらますが、これを実践している保険者はほとんどいないのが現状です。
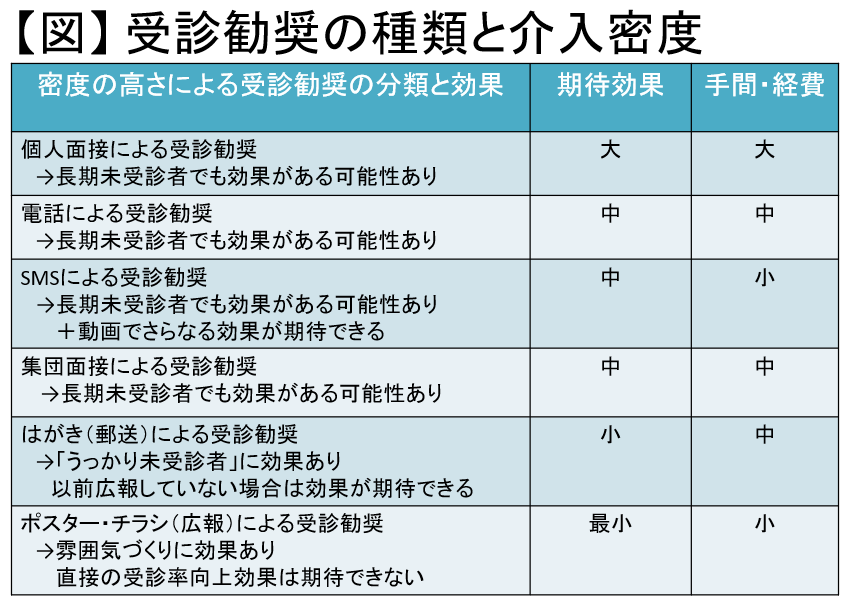
情報収集手段として携帯電話番号を入手できれば、ショートメッセージ(SMS)を活用した受診勧奨も可能となります。はがきや電話などによる従来の受診勧奨より 、コストが低く大量発送が可能なSMS活用への期待が高まっています。
【参考】 生活習慣病予防研究センター
本サイトに掲載されている記事・写真・図表の無断転載を禁じます。


