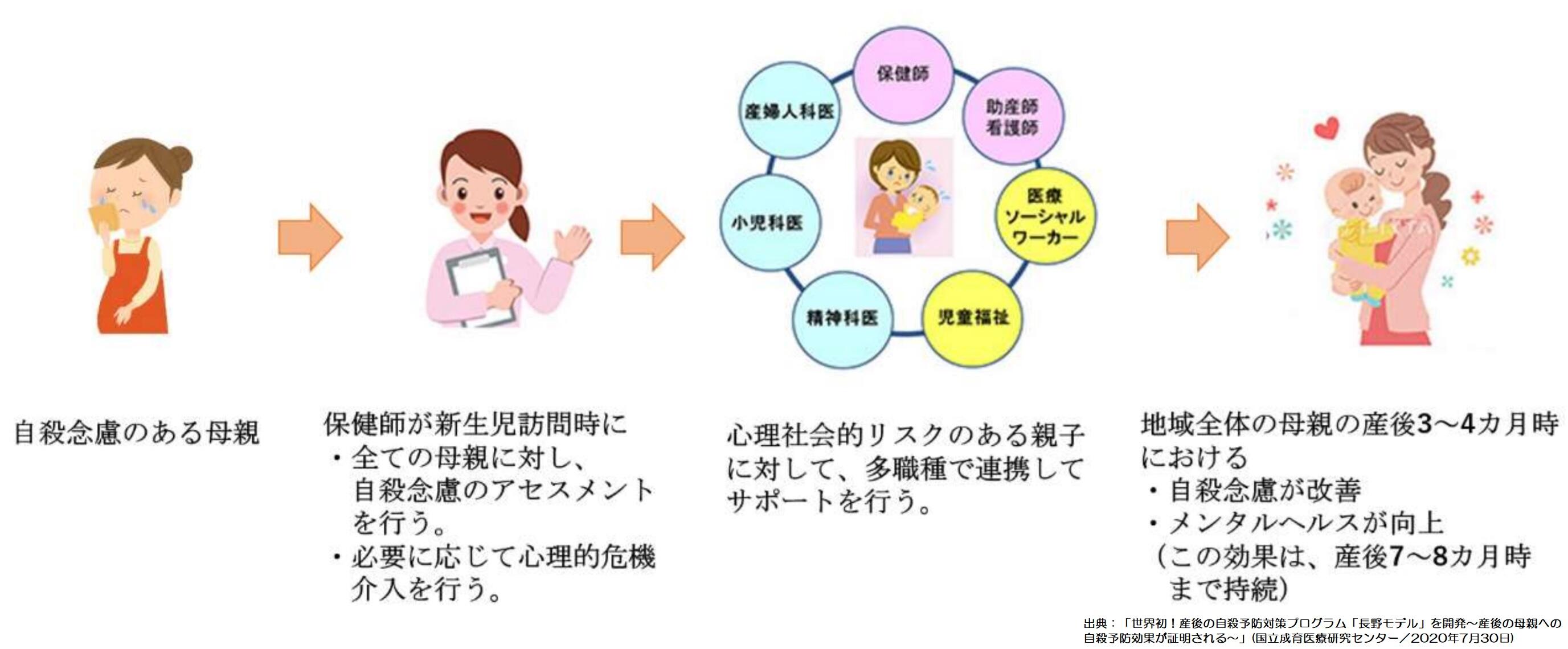
世界初、他職種連携による産後の自殺予防対策プログラム「長野モデル」を開発

本サイトに掲載されている記事・写真・図表の無断転載を禁じます。


こども家庭庁は関係府省庁と連携し、可能な限りこどもの不慮の事故を防止するために「こどもの事故防止に関する関係府省庁連絡会議」を設置しています。その取り組みとして、水難事故や熱中症、誤飲・窒息などの防止に向けて夏休み前の時期に「こどもの事故防止週間」を実施しています。 関連リンク こどもを事故から守る!事故防止ポータルサイト(こども家庭庁)
世界保健機関(WHO)は、2010年より毎年7月28日を「World Hepatitis Day(世界肝炎デー)」と定めました。様々な種類の肝炎に対する認識を高めることや、ウイルス性肝炎のまん延防止、患者・感染者への差別・偏見の解消、感染予防の推進を図ることを目的とした啓発活動の実施を行っています。 関連リンク 日本肝炎デー・肝臓週間について(厚生労働省) 知って、肝炎プロジェクト(厚生労働省) World Hepatitis Day(World Hepatitis Alliance)
厚生労働省では、食品衛生管理の徹底及び地方公共団体等におけるリスクコミュニケーションへの取組の充実等を図るため、8月の1か月間を「食品衛生月間」と定めています。 関連リンク 食品衛生週間(厚生労働省) (公社)日本食品衛生協会
国立感染症研究所では、8月4日を「はしか予防の日」と定め、MRワクチン接種の推奨等、はしか予防のための啓発活動を行っています。 関連リンク 麻しん(国立感染症研究所) 麻しん(国立健康危機管理研究機構)
日本栄養士会は、2016年に「栄養の日(8月4日)」「栄養週間(8月1日〜8月7日)」を制定しました。栄養を学び、体感することをコンセプトに、食生活を考える日とすることが目的としています。 関連リンク (公社)日本栄養士会