筑波大学と新潟大学は、かかりつけ医と腎臓専⾨医の診療連携を強化し、慢性腎臓病(CKD)患者への⽣活⾷事指導を普及させることは、患者が透析療法に陥ることを予防するだけでなく、将来の医療保障費軽減につながる望ましい政策決定になることを明らかにした。
かかりつけ医と腎臓専門医の診療連携や、看護師や栄養⼠による保健指導を強化する介入を行った場合、増分費用効果比は質調整生存年(QALY)あたり14万5,593円と評価された。
これは、CKDが進行して透析治療が必要となった場合の、1⼈あたりの透析医療費500万円に比べ、きわめて⼩さい値で、医療費の削減と患者の生活の質(QOL)の向上に大きく貢献できる。
慢性腎臓病(CKD)は、かかりつけ医、看護師、栄養士のチーム医療で対応する必要が
慢性腎臓病(CKD)は、タンパク尿が出て、腎臓の機能低下などが3ヵ月以上続く状態をさす。CKDが進行すると、末期腎不全となり、透析療法が必要となる。
透析療法には1人当たり年間約500万円の医療費がかかり、患者や家族だけでなく、社会的にも大きな負担となっている。このため、CKDを早く発見し、適切な保健指導や治療を行うことが重要となる。
腎機能障害になる可能性の高い患者を早期に発見して適切な治療を施し、透析導入患者の減少につなげる医療が必要とされている。しかし、1,300万人と推計される慢性腎臓病(CKD)患者を腎臓専門医だけで管理、加療するのは不可能だ。
そのため、腎臓を専門としない、かかりつけ医、看護師、栄養士からなるチーム医療で対応していく必要がある。
筑波大学医学医療系腎臓内科学の山縣邦弘教授らは2006年から、CKD重症化予防のための戦略研究「FROM-J研究」を通して、かかりつけ医、腎臓専門医、コメディカルとの協力による医療システムの有効性、有用性を検証してきた。
同研究では、全国15都道府県で腎臓病の診療をリードする大学病院が拠点施設、その近隣の49地区医師会が研究実施地域となった。医師会におけるかかりつけ医489人とCKDステージ1~5のCKD患者2,379人が参加した。
CKD患者は2群に分けられた。かかりつけ医が「CKD診療ガイド2012」(⽇本腎臓学会)にそった治療をするのは同じだが、かかりつけ医の診療所で管理栄養⼠から⽣活指導、服薬指導、⾷事指導を受け、受診継続を促す体制をとった群(介⼊群1,195⼈)と、そうでない場合(コントロール群1,184⼈)とに分けられた。
3年半の⽐較研究の結果、介⼊群は(1)受診中断率が低い(介⼊群:11.5%、コントロール群:16.2%)、(2)かかりつけ医から腎臓専⾨医への紹介率が⾼い(介⼊群:32.0%、コントロール群:16.3%)、診療連携率が⾼い(介⼊群:21.6%、コントロール群:9.1%)、(3)CKDステージ3で腎機能低下速度が遅いことが明らかになった。
このFROM-J研究は継続中で、現在は10年後の予後調査が行われている(FROM-J10)。
FROM-J 研究で構築された協⼒体制
かかりつけ医/⾮腎臓専⾨医、腎臓専⾨医、看護師、栄養⼠からなるチーム医療
出典:筑波⼤学医学医療系保健医療政策学・医療経済学、2021年
かかりつけ医と腎臓専門医の診療連携の強化をはかる介入の費用と効果を分析
今回の研究は、筑波⼤学医学医療系保健医療政策学・医療経済学の大久保麗子助教、近藤正英教授、新潟大学大学院医歯学総合研究科腎・膠原病内科学分野の成田一衛教授らによるもの。研究成果は、「Journal of Renal Nutrition」に掲載された。
研究グループは、From-J研究の3年半の成果にもとづき、かかりつけ医と腎臓専門医の診療連携の強化をはかる介入の費用と効果を分析した。
今回、介入とは、CKD患者に対する生活指導、服薬指導、食事指導、受診促進のすべてを含めた生活食事指導のことをさす。そして、介入を選択することにともなう増分費用効果比を推計し、介入の普及を進めるという政策決定が費用対効果に優れるか否かを検討した。
具体的には、かかりつけ医/非腎臓専門医と腎臓専門医の診療連携を強化するため、生活食事指導による介入に関する経済モデルを構築。経済モデルでは、FROM-J研究で観察された3年半より後のCKD患者の予後を推計するために、マルコフモデルを作成。CKDステージごとに腎臓専門医への紹介、かかりつけ医への逆紹介の割合を反映させ、心血管イベントや透析への進展を組み込み、CKD患者の長期的な予後を推計した。
生活食事指導による介入費用は現在の診療報酬には含まれていない。そこでFrom-J研究における実査をもとに、外部から管理栄養士を呼ぶための交通費などを考慮して、受診勧奨に関する費用を1,500円と推計。これに30分の栄養指導2,000円(2018年度診療報酬外来栄養食事指導料:2,000円)と合わせて、生活食事指導による介入の費用を1回あたり3,500円とした。
かかりつけ医と腎臓専門医の診療連携強化により、増分費用効果比はQALYあたり14万5,593円
その結果、生活食事指導による介入の増分費用は年間1万6,164円、QALYの増分効果(健康寿命の延伸)は0.111018となり、増分費用効果比は14万5,593円/QALYとなった。
増分費⽤効果⽐とは1QALY、すなわち国⺠1⼈の健康寿命を1年延ばすために追加的に社会全体で⽀払う費⽤のこと。つまり、「1人の健康寿命を1年延ばすために、追加的に社会全体で14万5,593円支払えばよい」と解釈できる。⽇本の評価基準の閾値となっている500万円(1⼈あたりの透析医療費と同じ額)と⽐較すると、きわめて⼩さい値だ。
「今回、かかりつけ医/非腎臓専門医と腎臓専門医の連携の強化をはかり、生活食事指導を強化する介入を普及することが、費用対効果に優れる政策決定であることが明らかになりました。この介入を普及させるためには、受診勧奨を含めた生活食事指導に関する診療報酬の改定や、CKD診療ガイドラインへの追加などが重要と考えられます」、と研究グループは述べている。
CKD患者の予後を推計するための経済モデル(マルコフモデル)
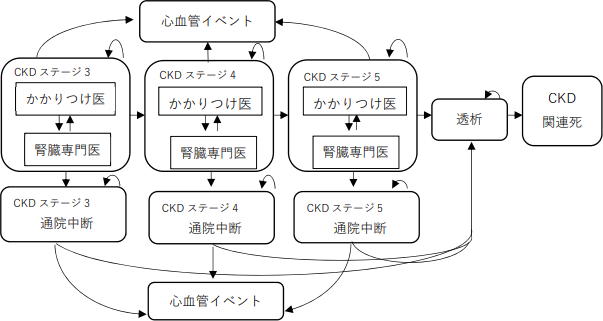
CKDステージごとに、かかりつけ医と腎臓専⾨医の紹介・逆紹介反映させ、通院中断、⼼⾎管イベントや透析への進展を組みこんでいる。
出典:筑波⼤学医学医療系保健医療政策学・医療経済学、2021年
CKD重症化予防のための戦略研究「FROM-J研究」
筑波⼤学医学医療系保健医療政策学・医療経済学
新潟大学大学院医歯学総合研究科腎・膠原病内科学分野
Cost-effectiveness of behavior modification intervention for patients with chronic kidney disease in the FROM-J study(Journal of Renal Nutrition 2021年3月18日)





