東京大学や横浜市立大学は、従来から広く用いられている一般的な高血圧の診断基準よりも低い、収縮期血圧130~139mmHg/拡張期血圧80~89mmHgの段階から、心不全や心房細動のリスクが上昇する可能性があることを、日本人の疫学ビッグデータをもとに確認した。
「広く一般に用いられている従来の高血圧の診断基準(140/90mmHg以上)よりも低い段階から、心不全や心房細動のリスクが上昇する可能性が示唆されたことは、日本で増え続ける循環器疾患を予防するための足がかりになる」と、研究グループは述べている。
130~139/80~89mmHgの「ステージ1高血圧」から心不全や心房細動などのリスクが上昇
日本に約4,300万人の患者がいる高血圧は、脳卒中や心筋梗塞、狭心症など多くの循環器疾患の発症と関連することが知られている。
研究グループは今回、日本人の心不全や心房細動の発症リスクが、収縮期血圧130mmHg以上または拡張期血圧80mmHg以上という、従来考えられていた血圧値よりも低い段階から上昇する可能性を、200万症例以上が登録された大規模疫学データを用いて明らかにした。
従来の高血圧基準は収縮期血圧140mmHg以上または拡張期血圧90mmHg以上だが、米国の最新の血圧ガイドラインでは、収縮期血圧130~139mmHgまたは拡張期血圧80~89mmHgを「ステージ1高血圧」、従来の140/90mmHg以上を「ステージ2高血圧」と新たに定義された。
今回の研究は、日本人でも心不全や心房細動などのリスクがステージ1高血圧から上昇する可能性があることを報告したはじめての研究成果となる。
心不全や心房細動などの循環器疾患の予防では血圧管理を重視すべきであり、今回の研究は今後の最適な血圧コントロール方法の確立に大きく貢献するものとしている。
研究は、小室一成・東京大学循環器内科学/同大学医学部附属病院循環器内科教授、金子英弘・同大学先進循環器病学講座特任講師、康永秀生・同大学臨床疫学・経済学教授、康永秀生・同大学臨床疫学・経済学教授、矢野裕一朗・横浜市立大学附属病院次世代臨床研究センター副センター長・准教授らの研究グループによるもの。研究成果は、米国科学誌「Circulation」にオンライン掲載された。
国内で最大規模の健診・レセプトデータベースを解析
心不全や心房細動は、日本国内でどちらも100万人以上の患者がいると推定される頻度の高い疾患だ。そして、心不全が悪化した場合や心房細動によって脳梗塞を起こした場合の致死率は高く、たとえ救命できたとしても生活の質(QOL)が大きく低下する可能性がある。
心不全や心房細動は、日本人の健康寿命を短縮させる主たる原因としても重要であり、予防・診断・治療法の確立が急務となっている。
そこで、本研究グループは、国内データベース「JMDC Claims Database」に登録された症例を対象に、2017年に発表された米国のガイドラインに準じた血圧分類によって心不全や心房細動などの循環器疾患のリスクが層別化できるかを検証した。
これは、JMDCが提供する国内で最大規模の健診・レセプトデータベースで、主に中規模以上の企業に勤務するビジネスマンとその家族の健康診断や保険レセプトの情報が統合されている。
研究では、2010年1月~2018年8月にJMDC Claims Databaseに登録され、降圧薬を内服している症例や循環器疾患の既往歴のある症例を除外した219万6,437症例(平均年齢44歳、男性58%)を解析対象とした。
米国の血圧ガイドラインに準じて、正常血圧(収縮期血圧120mmHg未満かつ拡張期血圧80mmHg未満)(115万5,885症例)、正常高値(収縮期血圧120~129mmHgかつ拡張期血圧80mmHg未満)(33万7,390症例)、ステージ1高血圧(収縮期血圧130~139mmHgまたは拡張期血圧80~89mmHg)(45万9,820症例)、ステージ2高血圧(収縮血圧140mmHg以上または拡張期血圧90mmHg以上)(24万3,342症例)の4つに分類した。
まず、平均観察期間1,112日の間に、2万8,056症例が心不全、7,774症例が心房細動と診断された。年齢や性別、高血圧以外の危険因子で補正後に、正常血圧と比較したところ、心不全のリスクは、ステージ1高血圧でハザード比1.30、ステージ2高血圧ではハザード比2.05と上昇した。
同様に、心房細動のリスクも、ステージ1高血圧でハザード比1.21、ステージ2高血圧でハザード比1.52と上昇していた。
また、心筋梗塞や狭心症、脳卒中についても解析を行ったところ、心不全、心筋梗塞、狭心症、脳卒中については、正常高値血圧の段階から正常血圧と比較してリスクが上昇し、ステージ1高血圧、ステージ2高血圧と段階的なリスクの上昇が確認された。
4つの血圧分類(A~D)での心不全および心房細動のリスクの比較
心不全や心房細動のリスクは、ステージ1高血圧から上昇する
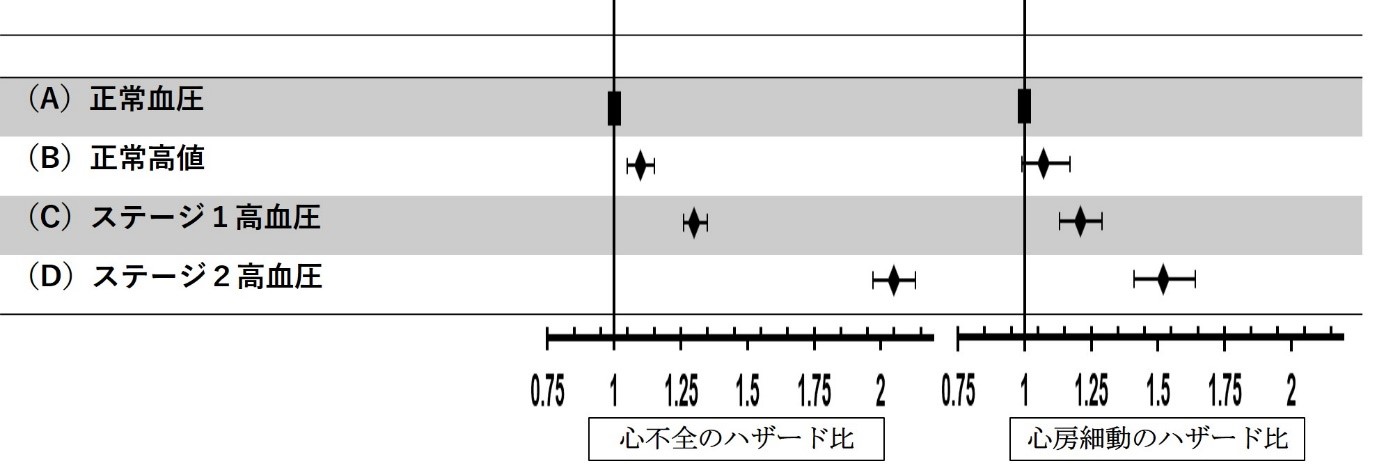
(A)正常血圧(収縮期血圧120mmHg未満かつ拡張期血圧80mmHg未満)
(B)正常高値(収縮期血圧120-129mmHgかつ拡張期血圧80mmHg未満)
(C)ステージ1高血圧(収縮期血圧130-139mmHgあるいは拡張期血圧80-89mmHg)
(D)ステージ2高血圧(収縮期血圧140mmHg以上あるいは拡張期血圧90mmHg以上)
出典:東京大学、2021年
ステージ1高血圧を治療すると心不全は23%、心房細動は17%、リスクが低下
さらに、人口寄与危険割合(PAF)と呼ばれる手法で、血圧上昇の疾患発症への寄与度を推定したところ、ステージ1高血圧の症例の血圧を正常化することで、心不全のリスクを23%、心房細動のリスクを17%、またステージ2高血圧の症例の血圧を正常化させることで、心不全のリスクを51%、心房細動のリスクを34%低下させる可能性があることが示された。
今回の研究は、後ろ向きの観察研究であること、レセプトの病名にもとづいて解析していること、JMDC Claims Databaseに含まれる主な対象が中規模以上の企業に勤務するビジネスマンとその家族であることから、選択バイアスがある可能性があるものの、研究グループは「研究を通して、広く一般に用いられている従来の高血圧の診断基準(140/90mmHg以上)よりも低い段階から、心不全や心房細動のリスクが上昇する可能性が示唆されたことは、日本を含む先進国で増え続ける循環器疾患を予防するための足がかりになると考えられます」と述べている。
また、「本研究によってステージ2高血圧のみならずステージ1高血圧も心不全や心房細動のリスクを増加させる可能性が示されましたが、このステージ1高血圧を治療することによって心不全や心房細動を予防できるかどうかは今後研究すべき課題です。そして、ステージ1高血圧も積極的な治療対象とした場合には、治療対象になる患者数が大幅に増加するため、医療経済や費用対効果の観点からの検討も必要になると考えます」としている。
東京大学医学部附属病院 循環器内科
Association of Blood Pressure Classification Using the 2017 American College of Cardiology/American Heart Association Blood Pressure Guideline With Risk of Heart Failure and Atrial Fibrillation(Circulation 2021年4月23日)




